Dermato-oncology
The focus on skin cancer. We have built an excellent expertise in the recognition and treatment of skin cancer.
The lifetime risk of developing skin cancer is 1 in 5 in the U.S. population. Exposure to UV rays is the number one risk factor. Prevention and early detection of skin cancer is essential. Melanoma, the most serious form of skin cancer is treatable with early detection. The five year survival rate is over 98%. Unfortunately every hour one American dies because of skin cancer.
Treatments that we offer:
Doel
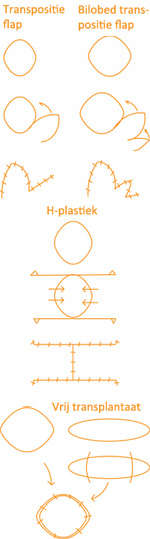
In the last decades, dermatologists worldwide are trained in the cosmetic and skin cancer surgery. Techniques such MOHS 'micrographic surgery have been introduced. Mainly the larger tumors in the face (including basal cell carcinomas) are eligible for reconstruction by a surgical flap. Cosmetically reconstructions by means of a surgical flap give the best results. Right are some examples of surgical flaps.
Basal cell carcinomas do not metastasize and are thus indicated as relatively benign. This can be misleading. Frequent these tumors grow and leaving only the tip of the iceberg is visible. For this group of basal cell carcinomas, we offer the 'slow MOHS' procedure.
'Slow MOHS' procedure
Time: first excision 20 minutes, reconstruction 40-60 minutes.
With a slow MOHS procedure, the tumor is removed through a surgical excision. This takes about 20 minutes. The defect is not sutured, but covered with a sponge and antibiotic ointment. If after a week the results of the microscopic examination is known, the reconstruction performed by a surgical flap. This way you are sure that all the tumor tissue is removed and you will have the best cosmetic results.
During the reconstruction is first gently the sponge removed and the wound is disinfected. The wound edges are injected with an anesthetic fluid. The skin is now numb and you feel no pain.
The skin is sterile capped and the drawing for the surgical flap is made. The skin is incised and dissected. The capillaries are then cauterized. With the help of soluble subcutaneous sutures, the skin is shifted and fixed put. Finally, the epidermis sutured so the wound edges align. Then the surgical flap is additional fixed with adhesive plasters and covered with a pressure bandage.
Aftercare
The pressure bandage remains basically three days in place, unless your doctor tells you otherwise informs. The plasters remain seated until the sutures are removed. During that time, the wound is to stay dry. In some cases you will need for a week preventive antibiotics medication. Furthermore, the advice to not to stoop the first days. Finally, the advice to protect scars against the sun for at least a year.
Na een week komt u terug op de polikliniek voor wondcontrole en worden de hechtingen verwijderd.
Is er kans op bijwerkingen?
Vaak bestaat er een kans op het ontstaan er bloeduitstortingen, maar die verdwijnen weer binnen enkele weken. Er bestaat een kans dat een zenuwtakje wordt geraakt, waardoor het gevoel is verminderd. Dit herstelt in de meeste gevallen vanzelf na verloop van tijd.
In zeldzame gevallen kan er een nabloeding ontstaan. Drukt u in dat geval de plek twintig minuten af met een schone droge doek. Indien het nadien nog steeds bloed, neem dan contact op.
Zeer zelden wordt de plastiek dikker of dunner dan de omliggende huid. Dit kan in beide gevallen in een later stadium eenvoudig gecorrigeerd worden. In zeer zeldzame gevallen hecht het transplantaat niet goed, wordt het zwart. Neem in dat geval contact met ons op.
Bij elke operatieve ingreep bestaat er een kans op infectie. De huid wordt dan rood, gezwollen en voelt warm aan. Het is belangrijk dat u in dat geval contact met ons opneemt.
Voorzorgsmaatregelen
Indien u bloedverdunners gebruikt is het soms nodig deze voor de ingreep te stoppen. Meld het gebruik hiervan altijd aan uw dermatoloog. Het stoppen van bloedverdunners gebeurd altijd in overleg met uw huisarts of specialist, dus nooit zelfstandig. Verder is het belangrijk te weten dat u na de ingreep niet zelfstandig auto kunt rijden.








